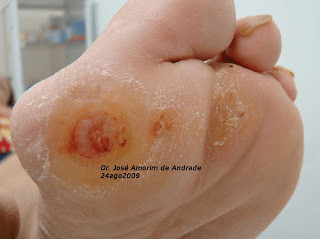
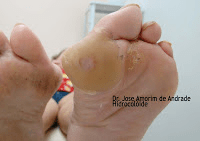
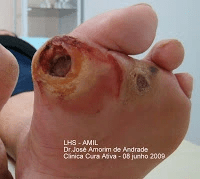
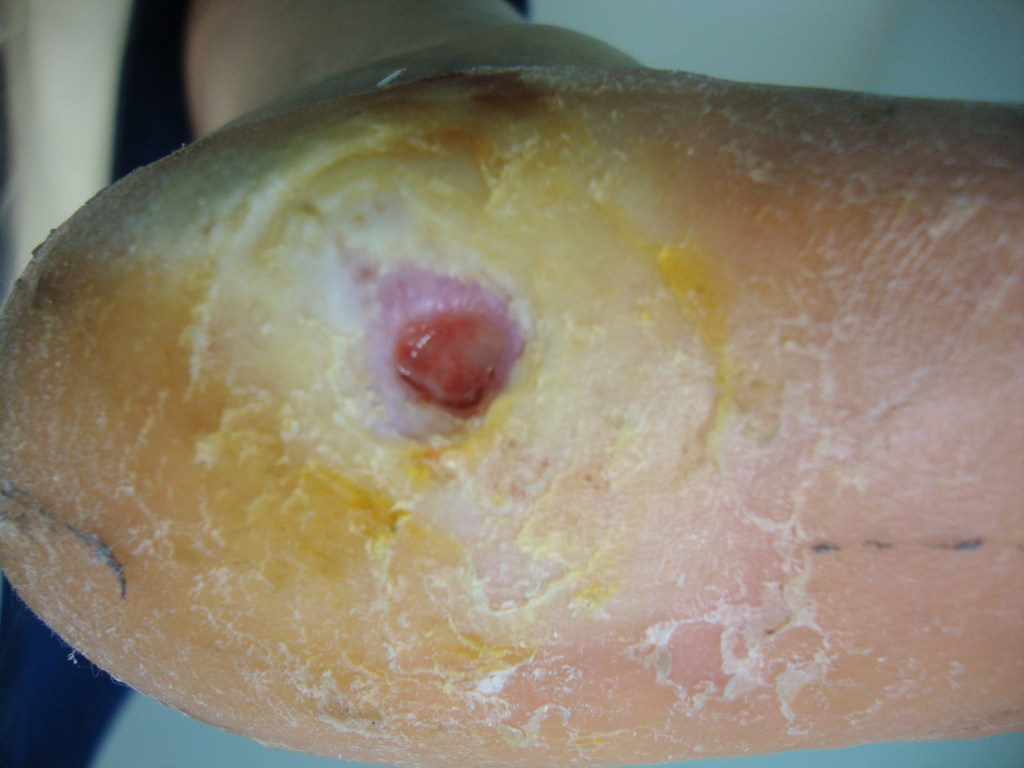
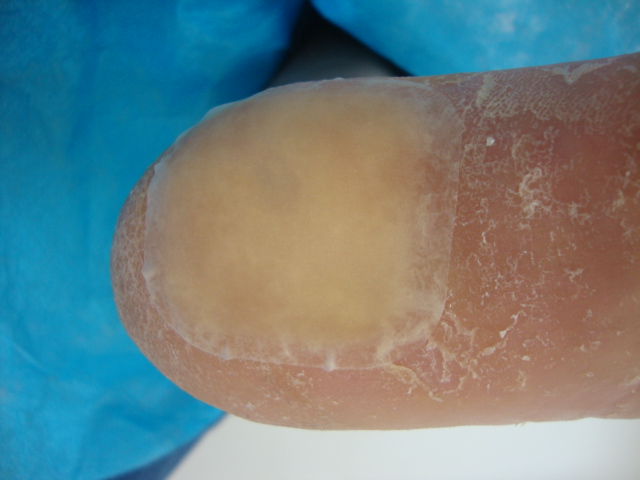
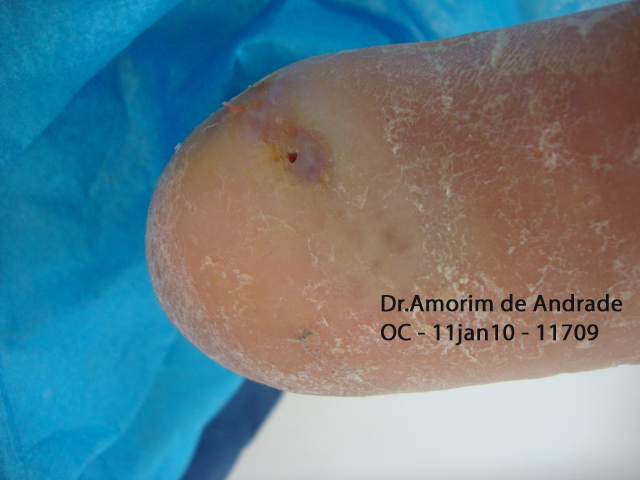
A pele do entorno das feridas deve ser permanentemente monitorada pelo profissional assistente. Os elementos secretados pela ferida, quando não controlados, podem provocar severos danos ao seu entorno, com risco de infecção e, até mesmo, expansão da lesão.

Muito embora comumente denominados “cremes de barreira” cuja função básica é a proteção da pele, esses protetores podem ser encontrados também em formato gel, pastas, óleo, esmalte, etc.
Sabemos que a pele, ela mesma, com seus 2m2 de área total e que envolve todo o nosso organismo é a principal barreira protetora do nosso corpo. Entretanto há circunstâncias em que ela, a pele, precisa de uma proteção extra contra diversos agentes que a agridem. No que diz respeito ao tratamento das feridas entendemos que diferentes agentes agressores são produzidos pela própria ferida. Outros, em situações específicas, estão presentes no que eliminamos com as fezes e a urina e que representam um desafio para os cuidados com as lesões por pressão na topografia da pélvis e quadril.
Neste post vamos permanecer focados na tarefa de proteger a pele situada na fronteira do leito das feridas.
A maceração da pele do entorno das feridas crônicas costuma ser o resultado decorrente do contato prolongado com o exsudato por elas produzido. Quanto maior a quantidade desse exsudato não controlado, maior a possibilidade de danos à pele do entorno, risco de infecção e até mesmo de expansão da área ulcerada. A escolha do curativo apropriado com capacidade absortiva é fundamental. Consideremos que uma cobertura saturada de exsudato por tempo prolongado provocará danos desastrosos. A pandemia de COVID-19 que dificulta a frequência do acompanhamento ambulatorial para as trocas dos curativos nos impôs maior atenção com os danos do exsudato.
Várias são as formulações encontradas nos produtos disponíveis para a proteção da pele. O óxido de zinco é o elemento mais frequentemente encontrado. Não é sem razão o componente que impregna a tradicional bandagem de UNNA. Na realidade, e como regra geral, os produtos comercializados apresentam uma associação de duas ou mais dessas substâncias: dimeticona, petrolato, óxido de zinco, mentol, glicerina, óleos minerais, lanolina, silicone.



Certamente isso se deve ao fato de aplicarmos curativos de permanência frequentemente superior a cinco dias. Isso exige uma vigilância cuidadosa no controle do exsudato.
Além disso atendemos um percentual muito elevado de feridas venosas e temos um cuidado obsessivo com o controle do edema e os protetores de pele podem ser aplicados sem nenhum problema sob terapia com as bandagens compressivas disponíveis no mercado (entre elas, a bandagem de UNNA).
Damos a seguir uma descrição sucinta dos três principais elementos que, em conjunto ou isoladamente, compõem os mais conhecidos produtos comercializados no mercado brasileiro:
- PETROLATO – Uma substância semissólida untuosa, neutra e sem sabor ou odor, derivada do petróleo por destilação das porções mais leves e purificação do resíduo. É uma massa amarelada, semelhante a gordura, transparente em camadas finas e um pouco fluorescente. É usado como um curativo de proteção suave, e como um substituto para materiais gordurosos em pomada. https://www.encyclo.co.uk/meaning-of-petrolatum
- DIMETICONA – é um óleo derivado de silicone. Fornece uma barreira repelente a água e é considerada a barreira do futuro. É não oclusivo e compatível com o estrato córneo natural da pele. As formulações aquosas contendo dimeticona é menos oclusivo e menos gorduroso do que vaselina e zinco. (Chronic Wound Care: A Clinical Source Book for Healthcare Professionals – Diane KrasnerHealth Management Publications, 1990 – 480 páginas )
- OXIDO DE ZINCO é um pó branco com propriedades antissépticas e adstringentes suaves. Quando misturado com uma base de vaselina, é eficaz contra a ação da urina e das fezes. No entanto, é gorduroso e de difícil remoção. Para remover a pasta de óxido de zinco, use óleo mineral e evite esfregar excessivamente. (Chronic Wound Care: A Clinical Source Book for Healthcare Professionals – Diane KrasnerHealth Management Publications, 1990 – 480 páginas )
Produtos com os quais já tivemos alguma experiência:
- 3M™ Cavilon™ Creme de barreira – (Dimeticona + outros ingredientes)
- Calmoseptine® Ointment – www.calmoseptine.com – (Oxido de zinco + outros ingredientes)
- Creme Barreira Comfeel® – (Petrolato, ciclometicona + outros ingredientes)
- Skin Sake Surface Protectant – (Dimeticona, petrolato + outros ingredientes)
Tendo em vista o tema desta postagem, acreditamos ser importante a ssistir o vídeo abaixo.